Medikamentöse Behandlung von älteren Patienten mit idiopathischen Parkinson-Syndromen: L-Dopa
Folgt man noch einmal dem Therapieschema aus Teil 1, dann besteht die Behandlung älterer Patienten mit (idiopathischen) Parkinson-Syndromen vor allem aus einer Monotherapie mit L-Dopa.
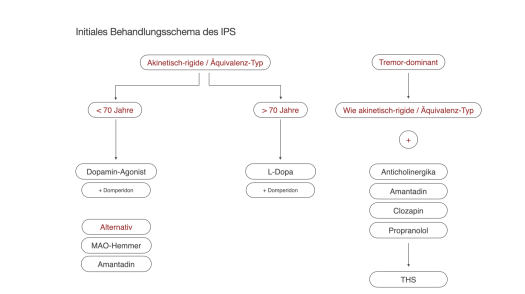
Für den klassischen Krankenhausneurologen wird dies der Regelfall sein, da Ersteinstellungen (und auch Therapieanpassungen) bei unter 70-jährigen in der Regel eine Domäne der ambulanten Neurologie sind. Im Krankenhaus sehen wir hingegen eher ältere, multimorbide und sehr häufig begleitend demenzkranke Patienten.
Wie fange ich an?
Naja könnte man sagen, irgendwie so wie immer: Kleine Dosis L-Dopa erst einmal, dann zweimal, dann dreimal täglich und fertig. Ist auch fast so, aber nicht ganz. Zunächst muss man bedenken, dass L-Dopa (auch wenn in den Präparaten ein Decarboxylasehemmer enthalten ist, der die Umwandlung in Dopamin in der Peripherie weitestgehend verhindert), im enterischen Nervensystem und der Area postrema wirkt und doch relativ stark zu Übelkeit und Erbrechen führt. Darum fängt man mit einem antiemetisch und prokinetisch wirkenden Medikament an, was nicht Metoclopramid ist, da dieses als zentraler Dopaminantagonist Parkinson-Syndrome verschlimmert, sondern mit Domperidon. Hier ist die Standarddosis 3 x 10 mg und 1-2 Tage vor Beginn einer L-Dopa-Behandlung sollte man anfangen, Domperidon zu verordnen.
Erst danach sollte man das L-Dopa eindosieren.
L-Dopa und L-Dopa
Hier ist nur wichtig zu wissen, dass es L-Dopa mit zwei verschiedenen Decarboxylasehemmern zu kaufen gibt, zum Einen mit Carbidopa, zum Anderen mit Benserazid. Die Präparate mit L-Dopa/Carbidopa sind immer mit der Dosis L-Dopa/Dosis Decarboxylasehemmer bezeichnet, also z.B. 100/25 mg oder 50/12,5 mg. Die Firma, die die Präparate mit Benserazid unter dem Namen Madopar vertreibt, rechnet beide Dosen zusammen. Deshalb sind in Madopar 125 mg ebenfalls 100 mg L-Dopa und 25 mg Benserazid enthalten. Theoretisch sind die beiden Präparate-Gruppen austauschbar und man könnte sie vermutlich wild abwechselnd geben, in der Praxis wird man dies vermeiden um nicht irgendwelche Unterschiede in Pharmakodynamik und -kinetik versehentlich mitzunehmen.
L-Dopa 3 x tgl.
Wie gesagt, es lohnt sich mit der niedrigsten Dosis, also der 50 mg-Dosis unter Domperidon-Gabe zu beginnen und die L-Dopa-Dosis nach einigen Tagen dann auf 3 x 100 mg zu steigern. Nach wenigen Tagen kann man dann auch das Domperidon wieder absetzen. Eine Sache gilt es zu beachten, L-Dopa muss eine halbe Stunde vor oder 1,5 Stunden nach den Mahlzeiten eingenommen werden, damit es wirken kann. Dementsprechend müssen die Einnahmezeitpunkte „um die Mahlzeiten herum“ geplant werden. Die drei mal tägliche L-Dopa-Gabe funktioniert meistens nur einen begrenzten Zeitraum lang. Dies hat folgenden Hintergrund: L-Dopa muss, damit es nicht zu Phasen von Über- und Unterdosierung kommt, bei der drei mal täglichen Gabe als Dopamin in der Substantia nigra zwischengespeichert und dann nach und nach wieder freigesetzt werden. Dies geht natürlich nur so lange es ausreichend Dopamin-speichernde Neuronen in der Substantia nigra gibt. Da man grob davon ausgehen kann, dass eine typische Parkinson-Klinik erst bei einem Zelluntergang von 50% aller dopaminergen Neuronen auftritt, kann man sich vorstellen, dass bei einer weiteren Neurodegeneration die Zahl der intakten Neuronen derart schnell abnimmt, dass die Zwischenspeicherfunktion nicht sehr lange ausreicht. Und das leitet über zu:
L-Dopa 4 x tgl.: Das L-Dopa-Uhrzeit-Raster
Mit einer 4 x tgl. Gabe alle 4 Stunden schafft man es in den allermeisten Fällen den Wach-Zeitraum am Tag abzudecken und trotzdem „nur“ 2 Halbwertszeiten in der L-Dopa-Verstoffwechselung zwischen den einzelnen Einnahmezeitpunkten zu haben und so einen relativ konstanten Wirkstoffspiegel gewährleisten zu können. Dies bedeutet aber auch, dass man schon ab einer 4 x tgl. Gabe eine Gabe nach Uhrzeiten einführt, um die Einnahme-Abstände zu gewährleisten. Und das führt zu dem „Standard-Uhrzeiten-Raster“ der L-Dopa-Gabe was sich sehr bewährt hat: 7, 11, 15, 19 Uhr. An diesem Raster, welches man je nach Lebenssituation der Patienten nach vorne und nach hinten schieben kann, kann man sich in der Behandlung von Parkinson-Syndromen meistens sehr lange entlang hangeln und zwar so:
Einfaches Therapieschema, L-Dopa Tagesdosis 400 mg
| 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | |
| L-Dopa/Carbidopa 100/25 mg oder L-Dopa/Benserazid 100/25 mg | 1 | 1 | 1 | 1 |
Erweiterung des Therapieschemas, L-Dopa Tagesdosis 600 mg
Wenn dies nicht mehr reicht, dann meistens weil entweder der Start in den Tag oder der nächtliche Toilettengang Probleme bereiten. Den Start morgens kann man mit schnell wirksamen L-Dopa-Formulierungen erleichtern, die Nacht mit den sonst auf Grund ihrer unzuverlässigen kontinuierlichen Wirkstofffreisetzung wenig benutzten Retard-Tabletten.
| 06.30 Uhr | 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | 22.00 Uhr | |
| L-Dopa/Carbidopa 100/25 mg oder L-Dopa/Benserazid 100/25 mg | 1 | 1 | 1 | 1 | ||
| L-Dopa/Benserazid 100/25 mg LT | 1 | |||||
| L-Dopa/Benserazid 100/25 mg retard | 1 |
Eskalation des Schemas bei Wirkfluktuationen
Im weiteren Verlauf der Erkrankung kommt es typischerweise trotz der 4-Stunden-Abstände mit zunehmender Neurodegeneration zu Wirkfluktuationen mit End-of-Dose-Phänomenen und wearing-off. Dann kann ein COMT-Hemmer helfen, die Wirkdauer des L-Dopa trotzdem auf 4 Stunden zu strecken:
| 06.30 Uhr | 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | 22.00 Uhr | |
| L-Dopa/Carbidopa/Entacapon 100/25/200 mg | 1 | 1 | 1 | 1 | ||
| L-Dopa/Benserazid 100/25 mg LT | 1 | |||||
| L-Dopa/Benserazid 100/25 mg retard | 1 |
Fortgeschrittene Parkinson-Syndrome
In den allermeisten Fällen wird man irgendwann die Höhe einzelner Dosen ändern müssen, um auf einzelne unter- oder überbewegliche Phasen zu reagieren. Oft reicht die Morgendosis trotz LT-Tablette eigentlich nicht aus, so dass man so etwas versuchen kann:
| 06.30 Uhr | 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | 22.00 Uhr | |
| L-Dopa/Carbidopa/Entacapon 150/37,5/200 mg | 1 | |||||
| L-Dopa/Carbidopa/Entacapon 100/25/200 mg | 1 | 1 | 1 | |||
| L-Dopa/Benserazid 100/25 mg LT | 1 | |||||
| L-Dopa/Benserazid 100/25 mg retard | 1 |
Häufig kommt es dafür dann nachmittags zu eher überbeweglichen Phasen (oder psychotischen Nebenwirkungen), so dass man dann hier die Dosis verringern kann und muss:
| 06.30 Uhr | 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | 22.00 Uhr | |
| L-Dopa/Carbidopa/Entacapon 150/37,5/200 mg | 1 | |||||
| L-Dopa/Carbidopa/Entacapon 100/25/200 mg | 1 | |||||
| L-Dopa/Carbidopa/Entacapon 50/12,5/200 mg | 1 | 1 | ||||
| L-Dopa/Benserazid 100/25 mg LT | 1 | |||||
| L-Dopa/Benserazid 100/25 mg retard | 1 |
Die Einnahmeabstände muss man in den allerwenigsten Fällen ändern, was sehr oft das ganze unheimlich kompliziert macht, da es dann kürzere und längere Zeiträume gibt, die es zu überbrücken gilt. Die meisten Probleme lassen sich mit einer Dosis- oder Wirkstoffanpassung gut kompensieren.
Was schief gehen kann, geht schief: Fallstricke
Die beiden typischsten Fallstricke sind sicherlich:
- komplizierte, ausufernde Medikationen mit teilweise antagonistisch wirkenden Präparaten und
- zu hektische Medikamentenumstellungen und
- multimorbide Patienten, welche im Rahmen einer akuten Erkrankung oder eines Delirs ihre Medikamente nicht mehr schlucken können
Fallstrick: Gas und Bremse gleichzeitig
So etwas sieht man relativ häufig:
| 06.30 Uhr | 7.00 Uhr | 11.00 Uhr | 15.00 Uhr | 19.00 Uhr | 22.00 Uhr | |
| L-Dopa/Carbidopa/Entacapon 100/25/200 mg | 1 | 1 | 1 | 1 | ||
| L-Dopa/Benserazid 100/25 mg LT | 1 | |||||
| L-Dopa/Benserazid 100/25 mg retard | 1 | |||||
| Pramipexol 0,35 mg | 1 | 1 | 1 | |||
| Quetiapin 25 mg | 1 | 2 | ||||
| Rivastigmin 9,5 mg/24h-Pflaster | 1 |
Und hier gilt frei nach Kettcar: Das Gegenteil von gut ist gut gemeint. Jetzt sind Parkinson-Medikationspläne meist historisch gewachsen und uns ist oft die Vorgeschichte nur in Teilen bekannt, aber gerade deshalb kann ein unverstellter Blick von außen manchmal recht hilfreich sein. Da aber auch Neurologen narzisstisch kränkbar sind, lohnt es sich ,vor dem Absetzen der meisten Präparate durchaus mit dem Verordner einmal zu telefonieren und sich abzusprechen. In dem aufgeführten (relativ typischen) Beispiel könnte man sich folgendes überlegen: Pramipexol führt wie alle Dopaminagonisten gerade bei älteren Patienten oft zu psychotischen Nebenwirkungen, insbesondere wenn eine Demenzerkrankung (Rivastigmin-Pflaster) vorliegt. Rivastigmin wiederum ist zwar zur Behandlung der Parkinson-Demenz zugelassen und indiziert, führt aber wiederum durch die cholinerge Wirkung oft zu einer motorischen Verschlechterung und wirkt zudem noch prodelirogen. Quetiapin und L-Dopa parallel zu geben ist in gewisser Weise widersinnig, auch wenn uns das Phänomen von psychiatrischen Nebenwirkungen bei dennoch unterbeweglichen Patienten sicherlich allen gut bekannt ist. Und an dieser Stelle hilft die gute alte geriatrische Medikamentenhygiene: Absetzen, was für die Patienten keinen nennenswerten Effekt (mehr) hat. Und so wäre es einen Versuch wert, dass Rivastigmin zu pausieren und das Pramipexol abzusetzen, vermutlich muss man dann gar nicht so viel an der L-Dopa-Dosis verändern und kann auch das Quetiapin nur noch bedarfsweise geben. Und im schlimmsten Fall setzt man einzelne Präparate halt wieder schrittweise an.
Fallstrick: Schnell-schnell
In unserem Beispiel von gerade kann man jetzt natürlich alle Medikamente auf einmal ab- oder auch wieder ansetzen oder das ganze schrittweise machen. Je älter und multimorbider Patienten sind, desto langsamer und schrittweiser sollten Medikamentenumstellungen erfolgen, da sich sonst die einzelnen Umstellungsschritte gar nicht mehr zuordnen lassen.
Der nächste Fehler ist, Medikamentenumstellung in (abklingende) Infekte oder Delirien hinein zu beginnen. Ähnlich wie bei anderen chronischen ZNS-Erkrankungen lässt sich eine infektbedingte Verschlechterung auch bei Parkinson-Erkrankungen beobachten, welche oft auch wieder reversibel ist.
Fallstrick: Patient kann die Medikamente nicht schlucken
Um es kurz zu sagen: Man kann alle Parkinson-Medikamente mörsern und über eine Magensonde geben bis auf Kapseln (die man aber 1:1 in Tabletten umsetzen kann) und Retard-Präparate. Und das ist in den meisten Fällen auch der einfachste Weg.
Alternativ kann man auch ein Rotigotin-Pflaster geben, was aber in den allermeisten Fällen die 1:1-Umsetzung der Hausmedikation nicht ersetzen kann, drittens Amantadin i.v., für welches das selbe gilt + dass Amantadin gerade bei älteren Patienten oft zu psychotischem Erleben führt.
Wo man weiterlesen kann
S3-Leitlinie Idiopathisches Parkinson-Syndrom: https://www.dgn.org/leitlinien/3219-030-010-idiopathisches-parkinson-syndrom
- Jost, W. H. Medikamentöse Therapie der motorischen Symptome beim Morbus Parkinson. Nervenarzt 88, 373–382 (2017).
- Deuschl, G. Frühtherapie bei Morbus Parkinson. Aktuelle Neurol. 38, 483–487 (2011).
- Baas, H. et al. Stellenwert von L-Dopa in der Therapie der Parkinson-Krankheit. Aktuelle Neurol. 40, 338–342 (2013).
Hinterlasse einen Kommentar