Grundsätzliche Überlegungen
In den zahlreichen Veröffentlichungen zum Thema Long Covid werden verschiedene Vermutungen angestellt, warum sich das Phänomen überhaupt entwickelt. Da es sich bei den meisten Symptomen um neuropsychologische Defizite im weitesten Sinne handelt („Neuro-COVID“), gehen die meisten ätiologischen Überlegung in Richtung ZNS-Beteiligung an der COVID-Infektion. In der Regel wird entweder eine ZNS-Pathogenität des Virus selber oder – und das in der letzten Zeit zunehmend – eine autoimmunvermittelte Genese im Rahmen des berühmten „Zytokinsturms“, also der Immunantwort auf die Virusinfektion mit hieraus entstehenden Schäden an Neuronen postuliert.
In der letzten Zeit rücken auch andere Organsysteme, v.a. das Herz in den Fokus, gerade weil ja auch „Herzrhythmusstörungen“ als Long Covid-Symptome beschrieben werden.
Insgesamt ähneln sich die Überlegungen weitestgehend mit denen zu den anderen postinfektiösen (Erschöpfungs-)Syndromen (siehe Teil 1 der Reihe, Link). Was bislang noch weitestgehend ausgespart wurde (und auch teilweise offensiv negiert wird), ist die Möglichkeit einer psychosomatischen Genese der Beschwerden. Dabei ist dies sowohl im historischen Kontext, als auch in der ätiologischen Differentialdiagnostik sicherlich nicht die unwahrscheinlichste Möglichkeit. Aber hier spürt man noch sehr deutlich die anhaltende Diskriminierung psychosomatischer Beschwerden als „nichts echtes“,„Spinnkram“, „Hysterie“ oder „Simulantentum“, auch und insbesondere von Betroffenen selbst. Doch dazu später noch einmal mehr.
ZNS-Invasion von SARS-CoV2 oder Autoimmunität?
Persistenz von SARS-CoV2 in Geweben
Gerade zu Beginn der Pandemie wurden mehrere Paper veröffentlicht, in denen es um die Dauer ging, in der SARS-CoV2 zunächst im Rachen, später aber auch an anderen Stellen nachweisbar war. Dabei konnte gezeigt werden, dass gerade und insbesondere auch bei leicht betroffenen Patienten SARS-CoV2-PCR sehr lange auch nach klinischer Genesung positiv sein können (bis zu 70 Tagen). Draus wurde die Hypothese abgeleitet, dass durch das persistierende Virus entweder die Long Covid-Beschwerden direkt entstehen oder ein andauernder Immunprozess ausgelöst würde, der zu Long Covid-Symptomen führen würde.
Eine Hamburger und eine Aachener Studie helfen weiter
Das mit der direkten ZNS-Pathogenität klingt erst einmal ganz charmant und war auch die erste Idee, die öffentlich diskutiert wurde. So nahm man an, dass der häufige Geschmacks- und Geruchsverlust durch eine Neuroinvasion von SARS-CoV2 bedingt war. Auch war relativ schnell klar, dass SARS-CoV2 ACE-Rezeptoren benutzt, um in die Gewebe einzudringen und ACE-Rezeptoren gibt es eben nicht nur in der Lunge, im Herzen und den großen Gefäßen, sondern auch in großer Zahl an der Blut-Hirn-Schranke. Es wurde dann vorgeschlagen (vgl. Baig), die COVID-Manifestationen (und damit auch die Infektionsorte) nach den betroffenen Organsystemen zu benennen, eben Neuro-COVID, Kardio-COVID, GI-COVID, Angio-COVID usw. Allerdings konnten schon früh z.B. im Rahmen der Hamburger Autopsie-Reihenstudie bei COVID-Toten nur in der Hälfte der Fälle Hinweise für eine SARS-CoV2-Virusinfektion des ZNS gefunden werden (vgl. Matschke et al. Was regelhaft gefunden werden konnte, waren neben abgelaufenen Hirninfarkten und Hirnblutungen Mikroglia-Aktivierungen in der weißen Substanz, wie man sie teilweise als Befunde auch aus Hirnbiopsien kennt (und die man dann oft als unspezifisch postentzündlich einschätzt werden), sowie eine aseptische T-Zell-Aggregationen im Hirnstamm und Kleinhirn als Zeichen einer hier stattfindenden Neuroinflammation.
Eine Ergänzung zur Hamburger Arbeit stellt die Arbeit von Yang et al. dar, in der sehr aufwändig molekulargenetisch Genanalysen aus Hirngewebe-Proben aus an COVID-19 verstorbenen Patienten vorgenommen wurden. Auch hier konnte in keiner der Proben SARS-CoV2-RNA per PCR im Hirngewebe nachgewiesen werden. Was gefunden werden konnte, waren die schon beschriebenen Mikroglia-, aber auch T-Zell-Aktivierungen. Die Autoren gehen von einer Blut-Hirn-Schranken-Störung im Plexus choreideus aus, mit hier besonders explizierten Abwehr-Genen gegen Virus-Infektionen (IFITM3), Komplement- und Zytokin-Aktivierung. Heruntergeregelt waren hingegen Gene, die in der Neurotransmission von Bedeutung sind. Ein ähnliches Muster sei in der Vergangenheit bei Autismus-Spektrum Störungen mit kognitiven Störungen beschrieben worden.
In einer Arbeit von Ermis et al. aus Aachen wurde das Phänomen Neuro-COVID sehr gründlich untersucht. Von 138 Patienten, die in Aachen in der ersten Krankheitswelle stationär behandelt wurden, konnten 53 neurologisch untersucht und in die Studie eingeschlossen werden. 28 Patienten wurden intensivmedizinisch, 25 auf einer COVID Unit auf einer Normalstation behandeltBei neun Patienten wurden Liquorproben gewonnen, bei dreien fand sich eine leichte Pleozytose und eine Schrankenstörung als Hinweis auf einen entzündlichen ZNS-Prozess, bei sechs nicht. Bei den drei Patienten mit einem entzündlichen Liquor waren die D-Dimer-, Ferritin-, Interleukin (IL)-2-Rezeptor-, Interleukin (IL)-6- und TNF-alpha-Spiegel auch im Liquor erhöht, in keiner der Liquorproben konnte SARS-CoV2-RNA nachgewiesen werden, wohl aber EBV- und HSV-DNA im Liquor (das wird später noch mal wichtig). Zwei der drei Patienten hatten auch Hirnnervenausfälle, so dass man von einer Hirnnervenneuritis ausging und antiviral behandelte. 10 Patienten mit einem ARDS und entsprechender Intensivpflichtigkeit hatten zwischenzeitlich positive PCR aus der Herpesgruppe (HSV, VZV, CMV oder EBV) im Serum, was man als Reaktivierung im Rahmen des schweren systemischen Krankheitsbildes verstand (auch das wird noch mal wichtig). Bildgebend konnten nicht alle Patienten untersucht werden, sondern nur 27. Hier zeigten sich eine erhöhte Anzahl von ischämischen Schlaganfällen (11%) und kortikalen Subarachnoidalblutungen (30%), beides v.a. bei den schwer betroffenen Patienten. Vier der acht Patienten mit einer Subarachnoidalblutung wurden mittels ECMO behandelt. EEG-Untersuchungen wurden bei acht Patienten abgeleitet (sechs mit ARDS), hier fanden sich überwiegend Allgemeinveränderungen und Zeichen einer subkortikalen Funktionsstörung, bei zwei Patienten auch epilepsietypische Muster.
Die Autoren reflektieren sehr angenehm, dass auch bei ihnen die Rate der Schlaganfälle über dem statistisch Erwartbaren lag, dass aber viele Patienten ausgeprägte vaskuläre Risikofaktoren und/oder eine disseminierte intravasale Gerinnung (DIC) hatten, so dass man eigentlich keine gute Aussage über die konkrete Schlaganfallgenese machen konnte. Eine COVID-Meningits oder -Enzephalitis konnte nicht festgestellt werden, 24% der Patienten litten an einer critical illness Polyneuropathie/Myopathie (CIP/CIM) (Link). 61,5% der Patienten hatten – in der akuten Phase der Erkrankung – kognitive Defizite im MoCA-Test (Link), v.a. im Bereich der Exekutivfunktionen, der Aufmerksamkeit, der Sprache und im verzögerten Gedächtnisabruf. Von den kognitiv alterierten Patienten war bei einem Patient eine Parkinson-Erkrankung bekannt, die übrigen galten bis zur COVID-Infektion als kognitiv unauffällig. Eine Veröffentlichung mit Verlaufsuntersuchungen der Kohorte hinsichtlich ihrer kognitiven Leistungsfähigkeit sei geplant schreiben die Autoren.
Ich halte dies für eine sehr gute Studie, die den aktuellen Wissensstand zum Thema Neuro-COVID zusammenfasst. Was man sonst noch findet sind Einzelfallberichte zu „spektakulären“ Fällen, wie eine Fallserie von zwei tödlichen COVID-19-Infektionen von Jensen et al., in der einmal von multiplen embolischen ischämischen Hirninfarkten und einmal von einer Hirnstammenzephalitis berichtet wurde. Was es auch gibt, sind Berichte postinfektiös aufgetretener Enzephalomyelitiden (vgl. Kim et al.), wie man sie auch nach anderen Virusinfektionen, v.a. aus der Herpes-Gruppe kennt. Und es gibt Einzelfallberichte, z.B. aus Lübeck, wo nach milder COVID-Primärinfektion ein deutliches Long Covid-Syndrom mit neuropsychologischen Defiziten bei einer jüngeren, komorbide an einer Depression erkrankten Patientin auftrat. Diese Patientin hatte deutlich erhöhte intrathekale SARS-CoV2-Antikörper.
Wo man weiterlesen kann
Matschke, J., Lütgehetmann, M., Hagel, C., Sperhake, J. P., Schröder, A. S., Edler, C., Mushumba, H., Fitzek, A., Allweiss, L., Dandri, M., Dottermusch, M., Heinemann, A., Pfefferle, S., Schwabenland, M., Sumner Magruder, D., Bonn, S., Prinz, M., Gerloff, C., Püschel, K., … Glatzel, M. (2020). Neuropathology of patients with COVID-19 in Germany: a post-mortem case series. The Lancet Neurology, 19(11), 919–929. https://doi.org/10.1016/S1474-4422(20)30308-2
Yang, A. C., Kern, F., Losada, P. M., Agam, M. R., Maat, C. A., Schmartz, G. P., Fehlmann, T., Stein, J. A., Schaum, N., Lee, D. P., Calcuttawala, K., Vest, R. T., Berdnik, D., Lu, N., Hahn, O., Gate, D., McNerney, M. W., Channappa, D., Cobos, I., … Wyss-Coray, T. (2021). Dysregulation of brain and choroid plexus cell types in severe COVID-19. Nature. https://doi.org/10.1038/s41586-021-03710-0
Ermis, U., Rust, M. I., Bungenberg, J., Costa, A., Dreher, M., Balfanz, P., Marx, G., Wiesmann, M., Reetz, K., Tauber, S. C., & Schulz, J. B. (2021). Neurological symptoms in COVID-19: a cross-sectional monocentric study of hospitalized patients. Neurological Research and Practice, 3(1), 17. https://doi.org/10.1186/s42466-021-00116-1
Bleibender Nervenzellschaden? Ja oder Nein?
Hier gibt es zwei interessante – auf den ersten Blick in ihren Aussagen aber diametral unterschiedliche – Arbeiten, die es sich zu lesen lohnt. Die erste Arbeit stammt aus Göteborg (Kranberg et al.). Hier wurden 100 Patienten zwischen Februar und November 2020 mit durchgemachter COVID-19-Infektion mit leichtem (24, asymptomatische oder ambulant behandelte Patienten), mäßigem (28, stationär auf Normalstation behandelt) und schwerem (48, hoher Sauerstoffbedarf oder intensivmedizinische Behandlung) COVID-Verlauf über gut 7 Monate nachbeobachtet. Mit einer Rate von fast 50% Patienten mit Long Covid-Symptomen berichteten sehr viele Probanden über anhaltende Beschwerden. Es wurde eine geschlechts- und alterskorrelierte Kontrollgruppe mit gesunden Probanden gebildet. Aus Blutproben der Probanden wurden zwei derzeit heiß diskutierte Serummarker für Nervenzelluntergang Neurofilament-Leichtketten (NfL) und saures Gliafaserprotein (GFAP) bestimmt. Über diese Marker wird auch einer der nächsten Blogbeiträge gehen. Im Gegensatz zur Bestimmung von Tau-Protein als Marker eines neuronalen Unterganges haben die zwei Werte den Vorteil, dass sie ohne Liquorpunktion gewonnen werden können. Alle drei Marker werden bislang vorwiegend in Studien-Settings bestimmt und stehen für Routine-Laboranalysen in der Breite noch nicht zur Verfügung.
In der akuten Phase der Erkrankung waren die Spiegel zuerst von GFAP und dann auch von NfL v.a. bei den älteren und schwer betroffenen Patienten erhöht, GFAP auch bei den moderaten Krankheitsverläufen. Zum Ende der Nachbeobachtungszeit hatten sich bei allen Probanden die Serumspiegel wieder normalisiert, unabhängig davon, ob sie an Long Covid-Symptomen litten oder nicht.
Die Autoren schlussfolgern, dass GFAP – was in erster Linie mit einer Astrozytenschädigung assoziiert ist – zunächst zu Beginn der COVID-Infektion mit Affektion von Riechschleimhaut, systemischer Entzündungsreaktion, Mikrothrombosen ansteigt, NfL – was einen Neuronenschaden anzeigt – vor allem bei schweren Krankheitsverläufen und etwas zeitversetzt zu GFAP erhöht ist. Die Autoren vermuten, dass Long Covid-Symptome entsprechend ihren Studienergebnissen sich nicht durch eine neuronale Schädigung erklären. Sie schreiben unter Verweis auf andere Arbeiten, dass ihres Erachtens COVID-Erkrankungen nicht mit anderen, klassisch neurotropen, Infektionskrankheiten vergleichbar sind, da es eben kaum, bzw. nur in einem sehr begrenzten Umfang zu einer intrathekalen Virus-RNA-Aussaat, einer intrathekalen Antikörperproduktion oder einer Blut-Liquor-Schrankenstörung kommt und dementsprechend eine direkte virale ZNS-Infektion nicht plausibel für die neurologischen Symptome während und nach COVID in Frage kommt.
Einschränkend weisen die Autoren darauf hin, dass eine NfL-Erhöhung (die ja vor allem bei älteren Patienten und schwereren Krankheitsverläufen auftrat) auch bei einer CIP/CIM ([Link]) beobachtet werden kann, der Anstieg von GFAP als nur im ZNS vorkommender Marker aber nicht.
Eine türkische augenärztliche Studie hat ebenfalls ein relativ neues Untersuchungsverfahren die corneal confocal microscopy benutzt, um sich der Frage neuronaler Schäden bei Long Covid zu nähren.
Dazu muss man kurz einige erklärende Sätze zu diesem Untersuchungsverfahren zwischenfügen: Bei der konfokalen Cornea-Mikroskopie wird in der Hornhaut die Nervenfaserdichte peripherer Nervenfasern untersucht. Das Verfahren unterscheidet sich daher von der optischen Kohärenztomografie, mit der die Nervenfaserdicke der Retina gemessen werden kann und welche außer bei augenärztlichen Fragestellungen unter anderem bei der Multiplen Sklerose benutzt wird um einen Untergang zentraler Neuronen zu zeigen. Befunde einer abnehmenden Nervenfaserdichte konnten bei der konfokalen Cornea-Mikroskopie in der Vergangenheit bei diabetischen Polyneuropathien, der small fibre Neuropathie und dem Fibromyalgie-Syndrom nachgewiesen werden.
In der türkischen Studie wurden 40 COVID-Patienten ca. 3,5 Monate nach durchgemachter Infektion untersucht. Es gab eine Kontrollgruppe aus gesunden Probanden. 83% der Teilnehmer der Interventionsgruppe hatten leichte oder moderate COVID-Verläufe. Auch hier erscheint die Long Covid-Symptom-Rate mit 78% nach vier und 62% nach 12 Wochen relativ hoch. Probanden mit neurologischen Long Covid-Symptomen wie Konzentrationsstörungen oder eine vorschnelle Ermüdbarkeit hatten in der Studie eine abnehmende Dichte und Länge kornealer Nervenfasern, zudem eine erhöhte Rate unreifer dendritischer Zellen, wie man sie bei entzündlichen Prozessen finden kann. Probanden mit nicht-neurologischen Long Covid-Symptomen (z.B. anhaltender Husten) hatten nur eine erhöhte Rate von unreifen dendritischen Zellen. Es gab eine Assoziation der pathologischen Mikroskopiebefunde mit schweren Krankheitsverläufen, anhaltenden neurologischen und muskuloskelettalen Beschwerden.
Die Autoren schreiben zu den Limitationen ihrer Studie, dass ein Problem die fehlende Quantifizierung von Neuropathien mittels Elektrophysiologie (für die Neuropathien mittlerer und großer Nervenfasern) und Hautbiopsie (für die small fibre Neuropathie) erfolgte, zudem keine klinisch-neurologische Untersuchung, sondern nur eine Erfassung der Symptome per Fragebogen. Dementsprechend muss auch hier ein gewisser bias durch versehentlichen Miteinschloss von CIP/CIM angenommen werden.
Die Studie ist dennoch extrem interessant und zwar, auf Grund der Befunde der konfokalen Cornea-Mikroskopie beim Fibromyalgie-Syndrom ([Link]) und der small fibre Neuropathie. Wesentliche Gemeinsamkeiten mit der Fibromyalgie sind die schnelle körperliche Erschöpfbarkeit und mit Fibromyalgie und small fibre Neuropathie das fehlende Korrelat in den klassischen apparativen Untersuchungsverfahren. Was sich mir nicht logisch erscheint ist folgender Punkt: Die korneale Nervenfaserdichte spiegelt die Dichte peripherer Neuronen wieder. Dass diese bei der diabetischen Polyneuropathie, der small fibre Neuropathie und der CIP/CIM erniedrigt sind, erscheint logisch. Aber warum zentral-nervöse Symptome wie eine vermehrte Erschöpfbarkeit oder chronische Müdigkeit sich hierdurch erklären sollen, ist irgendwie weniger logisch.
Wo man weiterlesen kann
Bitirgen, G., Korkmaz, C., Zamani, A., Ozkagnici, A., Zengin, N., Ponirakis, G., & Malik, R. A. (2021). Corneal confocal microscopy identifies corneal nerve fibre loss and increased dendritic cells in patients with long COVID. British Journal of Ophthalmology, bjophthalmol-2021-319450. https://doi.org/10.1136/bjophthalmol-2021-319450
Kanberg, N., Simrén, J., Edén, A., Andersson, L.-M., Nilsson, S., Ashton, N. J., Sundvall, P.-D., Nellgård, B., Blennow, K., Zetterberg, H., & Gisslén, M. (2021). Neurochemical signs of astrocytic and neuronal injury in acute COVID-19 normalizes during long-term follow-up. EBioMedicine, 70, 103512. https://doi.org/10.1016/j.ebiom.2021.103512
The return of EBV
Wie es so ist, manchmal ist der erste Gedanke offenbar doch nicht der schlechteste: Durch einen Twitter-Tweet von F_I_Briest kam das Thema EBV zurück:
Es geht dabei um eine Arbeit von Gold et al. mit relativ geringer Probandenzahl (185), bei denen ca. ein Drittel (56) Long-Covid-Beschwerden hatte (was mir extrem viel vorkommt). Bei den Probanden mit Long Covid konnten in 2/3 der Fälle serologische Marker einer EBV-Reaktivierung gefunden werden, also EBV-EA-AK und EBV-VCA-IgM (vergleiche auch hier Link). In einer Kontrollgruppe mit durchgemachter COVID-Infektion aber ohne Long Covid-Symptome konnte eine EBV-Reaktivierung nur bei 10% der Probanden festgestellt werden. Ein ähnliches Verhältnis von 2/3 EBV-Reaktivierungen konnte man auch bei einer zweiten Kohorte Probanden mit gerade erst durchgemachter COVID-Infektion feststellen. Die Autoren der Studie weisen auf die frappierende Ähnlichkeit von long EBV-Symptomen und Long Covid hin, zudem auf mehrere andere Untersuchungen (Chen et al. Und Simonnet et al.) , die eine Reaktivierung von EBV- (aber auch anderen Herpes-Viren) bei schwer betroffenen COVID-Patienten nachweisen konnten. Zudem deckt sich die Studie von Gold et al. in dem Bereich mit der Aachener Neuro-COVID-Studie, dass die dort identifizierten Patienten mit einem entzündlichen Liquor-Syndrom alle einen Nachweis von Viren aus der Herpes-Gruppe (EBV und HSV) im Liquor hatten.
Ich möchte noch ergänzen, dass mit der Gedanke aus zwei Gründen attraktiv erscheint: Einmal, auf Grund der offenkundigen klinischen Ähnlichkeit zwischen long EBV und Long Covid und auf Grund der Tatsache, dass wir wissen, dass Viren der Herpes-Gruppe (insbesondere HSV) nach einer Primärinfektion offenbar stark Autoimmunenzephalitiden triggern (der Klassiker wäre die NMDA-Rezeptor-Enzephalitis nach der durchgemachten HSV-Enzephalitis). Jetzt gibt es bei den allermeisten Long Covid-Betroffenen keine Hinweise auf manifeste Enzephalitiden, aber als Zeichen einer vermehrten Autoimmunität vermittelt durch Herpes-Viren-Primärinfektionen kann das schon verstanden werden.
Wo man weiterlesen kann
Gold, J. E., Okyay, R. A., Licht, W. E., & Hurley, D. J. (2021). Investigation of Long COVID Prevalence and Its Relationship to Epstein-Barr Virus Reactivation. Pathogens, 10(6), 763. https://doi.org/10.3390/pathogens10060763
Chen, T., Song, J., Liu, H., Zheng, H., & Chen, C. (2021). Positive Epstein–Barr virus detection in coronavirus disease 2019 (COVID-19) patients. Scientific Reports, 11(1), 10902. https://doi.org/10.1038/s41598-021-90351-y
Simonnet, A., Engelmann, I., Moreau, A.-S., Garcia, B., Six, S., El Kalioubie, A., Robriquet, L., Hober, D., & Jourdain, M. (2021). High incidence of Epstein–Barr virus, cytomegalovirus, and human-herpes virus-6 reactivations in critically ill patients with COVID-19. Infectious Diseases Now, 51(3), 296–299. https://doi.org/10.1016/j.idnow.2021.01.005
Endothelopathie
Die Fortführung der ACE-Rezeptor-Idee ist, dass Long Covid-Symptome durch eine Endothelschädigung durch COVID-19 entstehen.
In einer irischen hämatologischen Studie wurde zwischen Mai und September 2020 das Serum von 50 Patienten mit durchgemachter COVID-19-Infektion untersucht, im Mittel gut 2 Monate nach der Infektion (Fogarty et al.) Gesucht wurde nach Biomarkern, die Endothelschäden und die Aktivierung von Thrombozyten zeigen konnten. Vergleichen wurden die Proben mit den Seren von 17 nicht stationär behandelten, nicht an COVID-19 erkrankten Probanden. Untersucht wurden der Von-Willebrand-Faktor ([Link Wikipedia]) und eine seiner Vorstufen, die Aktivität von Faktor VIII ([Link Wikipedia]), lösliches Thrombomodulin (als Zeichen einer Endothelschädigung) und die Thrombinaggregation ([Link Wikipedia]). Die Laborwerte wurden mit klinischen Markern und Befunden (Röntgenbild der Lunge, Gehstreckentest, Sauerstoffsättigung und einem Fatigue-Score) assoziiert. Die Autoren konnten zeigen, dass auch gut zwei Monate nach der COVID-Infektion das Blutgerinnungssystem aktiver war, als bei nicht-COVID-Probanden. Es gab eine starke Korrelation zwischen Blutgerinnungsaktivierung mit dem Alter der Patienten, den Vorerkrankungen und der Schwere der COVID-Infektion. Auch konnten die Blutgerinnungsauffälligkeiten mit schlechteren Ergebnissen im Gehstreckentest und vermehrter Fatigue korreliert werden. Wenn man mit statistischen Methoden den Einfluss von Schwere der Infektion, Alter und Geschlecht herausrechnete, konnte dieser Zusammenhang nicht mehr gezeigt werden. Die Autoren schlussfolgern dementsprechend, dass ältere und schwerer an COVID-erkrankte Patienten statistisch häufiger anhaltende Blutgerinnungsauffälligkeiten haben. Sie merken selber an, dass schlechtere Ergebnisse im Gehstreckentest durchaus auch mit dem Alter und den Begleiterkrankungen der Patienten zu tun gehabt haben können. Sie schreiben weiter:
It is important to emphasize that EC activation and dysfunction have also been described to play important roles in the pathogenesis of other severe viral illnesses including influenza.
schreiben aber auch weiter
However, specific differences in vascular perturbance between acute COVID-19 and influenza have also been described.
und begründen dies mit den Ergebnissen aus Autopsiestudien, die mehr Mikroembolien bei an COVID-Verstorbenen als an Grippe-Verstorbenen gezeigt hätten. Somit bestünden sowohl Gemeinsamkeiten, als auch Unterschiede in der Aktivierung des Gerinnungssystems, Endothelschäden und immunologisch vermittelten Thrombosen bei SARS-CoV-2 und anderen Virusinfektionen.
In einem US-amerikanischen Review-Paper (Paul et al.) wurde die Wirkung von oxidativem Stress als mögliche Ursache von Long Covid-Symptomen, aber auch vom chronischen Müdigkeitssyndrom (siehe unten) beleuchtet. Die Autoren beschreiben die biochemischen Grundzüge von oxidativem Stress (Überangebot an reaktiven Sauerstoffmolekülen) und nitrosativem Stress (überschüssige Stickstoffdonatoren) auf den Zellstoffwechsel und damit auf die molekularbiologische Ebene der gerade beschriebenen Endothelschädigung. Relativ ausführlich wird auf Ergebnisse der immunbiologischen Grundlagenforschung eingegangen und dies mit den Besonderheiten von COVID-19-Infektionen (ACE-Bindung, Spike-Protein-Pathogenität) verglichen. Die Autoren stellen fest, dass es mehrere Arbeiten gibt, die einen vermehrten oxidativen und nitrosativen Stress bei COVID-Infektionen nahe legen. Sie vergleichen diese Erkenntnisse auch mit Untersuchungen zum chronischen Müdigkeitssyndrom, wo ein ähnlicher Effekt zu beobachten sei. Sie gehen weiter auf das Konzept der mitochondrialen Dysfunktion bei chronischen Müdigkeitssyndromen ein und übertragen dies auf COVID-19. In einem dritten Teil der Arbeit wird der Zusammenhang zwischen verschiedenen Zytokinen, wie IL-1 und anhaltenden Müdigkeitssymptomen beschrieben, wie man sie zum Beispiel bei der Hepatitis-Behandlung mit Interleukinen beobachten kann. Die Autoren führen dann diese Beobachtungen, sowie die in Autopsiestudien zu beobachtenden T-Zell-Aktivierung zu einem komplexen Zusammenspiel zwischen den einzelnen Faktoren oxidativer Stress, mitochondriale Dysfunktion und Immunaktivierung zusammen. Die Autoren schließen mit der Empfehlung, Redoxreaktionen (als “Gegenspieler“ von oxidativem Stress) ggfs. durch Vitamin-, Acetylcystein- oder CoEnzym Q10-Gaben anzustoßen.
Hier muss allerdings meines Erachtens angemerkt werden, dass dies Therapieverfahren sind, die in größeren Untersuchungen zum chronischen Müdigkeitssyndrom keine sicheren Therapieeffekte zeigen konnten (siehe unten).
Wo man weiterlesen kann
Fogarty, H., Townsend, L., Morrin, H., Ahmad, A., Comerford, C., Karampini, E., Englert, H., Byrne, M., Bergin, C., O’Sullivan, J. M., Martin‐Loeches, I., Nadarajan, P., Bannan, C., Mallon, P. W., Curley, G. F., Preston, R. J. S., Rehill, A. M., McGonagle, D., Ni Cheallaigh, C., … O’ Donnell, J. S. (2021). Persistent Endotheliopathy in the Pathogenesis of Long COVID Syndrome. Journal of Thrombosis and Haemostasis, jth.15490. https://doi.org/10.1111/jth.15490
Paul, B. D., Lemle, M. D., Komaroff, A. L., & Snyder, S. H. (2021). Redox imbalance links COVID-19 and myalgic encephalomyelitis/chronic fatigue syndrome. Proceedings of the National Academy of Sciences, 118(34), e2024358118. https://doi.org/10.1073/pnas.2024358118
Klinische Neuro-COVID-Manifestationen
Kognitive Defizite durch COVID-10
Eine Arbeit aus Freiburg (Hosp et al.) greift den Gedanken aus der Aachener Studie auf und hat diese bei ihren stationären Patienten um aufwändigere Untersuchungen wie PET-Scans mit einer alterskorrelierten Kontrollgruppe ergänzt. Die Studie ist mit 29 Patienten kleiner als die Aachener, dafür aber detaillierter. Am Interessantesten sind die Ergebnisse der neuropsychologischen und der PET-Untersuchungen, welche meistens ca. einen Monat nach Krankheitsbeginn durchgeführt wurden. Die neuropsychologische Testung ergab ein ähnliches Bild, wie die Aachener Studie. Allerdings konnten die Freiburger Autoren keine Aufmerksamkeitsstörungen und damit keine Hinweise auf ein komorbides Delir (Link) in ihren Testungen feststellen. Das war in der Aachener Studie anders. In den PET-Scans wurde bei der Mehrzahl (67%) der COVID-Patienten mit neuropsychologischen Defiziten ein für neurodegenerative Erkrankungen untypisch (frontal und parietal) verteilter kortikaler Hypometabolismus beobachtet. Auch die Freiburger Studie konnte keine bildmorphologischen oder serologischen Anhaltspunkte für strukturell-läsionelle Schäden finden. Die Autoren gehen daher von einer zytokinbedingten neuronalen Funktionsstörung aus.
Charmant ist, dass es zu dieser Studie schon eine Folgestudie gibt (Blazhenets et al.), welche nach sechs Monate nochmals neuropsychologische und PET-Untersuchungen durchführte. Hier zeigte sich eine signifikante, allerdings nur inkomplette, Besserung sowohl der neuropsychologischen Defizite, als auch der PET-Befunde. Die Freiburger Autoren trauen sich sogar zu, anhand der PET-Verlaufs-Befunde und dem Vergleich mit gesunden Kontrollprobanden ein spezifisches, „COVID-19-bezogenes Kovarianzmuster“ in den PET-Untersuchungen identifizieren zu können. Das wäre durchaus spektakulär, da man dann ein bildgebendes Korrelat für „Neuro-COVID“ hätte.
Das große Aber ist, dass diese Studie mit schwer betroffenen, stationär behandelten Patienten durchgeführt wurde und sich nicht ohne weiteres auf die Long Covid-Beschwerden initial leicht betroffener Patienten übertragen lässt, wie der folgende Punkt zeigt:
Große Aufregung und Diskussionen gab es zuletzt um eine Studie von Hampshire et al., welche anhaltende kognitive Defizite nach durchgemachter COVID-Infektion zu zeigen schien. Es klingt auch erst einmal überzeugend, wenn die Autoren schreiben
People who had recovered from COVID-19, including those no longer reporting symptoms, exhibited significant cognitive deficits versus controls when controlling for age, gender, education level, income, racial-ethnic group, pre-existing medical disorders, tiredness, depression and anxiety.
Hampshire, A., Trender, W., Chamberlain, S. R., Jolly, A. E., Grant, J. E., Patrick, F., Mazibuko, N., Williams, S. C., Barnby, J. M., Hellyer, P., & Mehta, M. A. (2021). Cognitive deficits in people who have recovered from COVID-19. EClinicalMedicine, 000, 101044. https://doi.org/10.1016/j.eclinm.2021.101044
und feststellen, dass eine COVID-19-Erkrankung den IQ um bis zu 7 Punkte im Vergleich zum prämorbiden Zustand verringert. Die Studie wurde auch im deutschsprachigen Raum prominent promotet (ich nehme ausnahmsweise mal nicht Karl Lauterbach, der war aber auch dabei):
Ärgerlich wird es dann aber, wenn man feststellt, dass ein Großteil der Studienteilnehmer gar keinen positiven SARS-CoV2-Befund hatte:
https://twitter.com/christoph_rothe/status/1419019984978722822
Oder dass die Unterpopulationen so unterschiedlich waren, dass sie nahezu unvergleichbar sind:
Am Ende kann man, wenn man sich intensiv mit der Studie beschäftigt wohl wenig hilfreiches aus ihr ableiten.
Wo man weiterlesen kann
Hosp, J. A., Dressing, A., Blazhenets, G., Bormann, T., Rau, A., Schwabenland, M., Thurow, J., Wagner, D., Waller, C., Niesen, W. D., Frings, L., Urbach, H., Prinz, M., Weiller, C., Schroeter, N., & Meyer, P. T. (2021). Cognitive impairment and altered cerebral glucose metabolism in the subacute stage of COVID-19. Brain, 1–14. https://doi.org/10.1093/brain/awab009
Blazhenets, G., Schröter, N., Bormann, T., Thurow, J., Wagner, D., Frings, L., Weiller, C., Meyer, P. T., Dressing, A., & Hosp, J. A. (2021). Slow but evident recovery from neocortical dysfunction and cognitive impairment in a series of chronic COVID-19 patients. Journal of Nuclear Medicine, jnumed.121.262128. https://doi.org/10.2967/jnumed.121.262128
Der Elefant im Raum: Das chronische Erschöpfungssyndrom
Ich hatte es ja nun schon mehrfach angedeutet: Es gibt zwischen dem einen Kernsymptom dessen, was in der Öffentlichkeit unter Long Covid verstanden wird, nämlich der anhaltenden Müdigkeit und verminderten körperlichen Belastbarkeit und dem chronischen Erschöpfungssyndrom große Überschneidungen.
Was ist das chronische Erschöpfungs-, bzw. Müdigkeitssyndrom überhaupt?
In erster Linie ist es eine bislang schwer umstrittene Krankheitsentität. Die seit vielen Jahren geführte Grundsatz-Auseinandersetzung dreht sich um die Frage, ob das chronische Erschöpfungssyndrom eigentlich eine eigene Krankheit ist (Befürworter weisen hier regelhaft auf die eigene ICD-Kodierung hin) oder ob es sich um eine depressive Störung ggfs. mit somatoformen Symptomen oder eine Anpassungsstörung handelt. Diese Frage ist mit sehr viel Vorurteilen und Emotionen aufgeladen und das merkt man auch jetzt in der Long Covid-Diskussion.
2017 und damit kurz vor der SARS-CoV-2-Pandemie erschien ein deutschsprachiges Review von Rollnik zu dem Thema, was sich sehr eindeutig positioniert und dem chronischen Müdigkeits- und Erschöpfungssyndrom (so wird die Erkrankung dort bezeichnet) das Wesen einer eigenständigen Erkrankung abspricht. Insbesondere wird ausführlich auf die widersprüchlichen und nicht konsistenten Hypothesen zur erreger-, autoimmun oder genetisch vermittelten Genese des chronischen Erschöpfungssyndromes (CFS) eingegangen. Auch die vermutlich nicht haltbaren Ergebnisse neuroanatomischer Besonderheiten bei CFS-Patienten aus MRT-Studien mit kleiner Fallzahl werden erwähnt. Der Autor beschreibt, dass, obwohl es eigentlich ein Ausschlusskriterium der Diagnose eines chronischen Erschöpfungssyndromes sein sollte, in einer von CFS-Befürwortern angeführten repräsentativen Studie aus den USA 70% derjenigen, die an einem Erschöpfungssyndromes gelitten hätten, auch die Diagnose einer depressiven Störung gehabt hätten. Das Verhältnis von Frauen zu Männern in der Studie habe bei 4:1 gelegen, es seien überwiegend Menschen mit höherem Bildungsstatus betroffen gewesen. Er beschreibt die sehr stark schwankenden Angaben zur Inzidenz der Erkrankung von unter 1% der Bevölkerung auf bis zu 7%, je nachdem ob die Diagnose ärztlich ermittelt worden sei (niedrige Inzidenzen) oder auf Fragebögen zur Selbstbeantwortung beruhe (hohe Inzidenzen). Erwähnt wird, dass laut mehreren Reviews Patienten mit einem CFS oft eine
Kausalattribuierung, die auf externale oder körperliche Ursachen fokussiere
Rollnik, J. (2017). Das chronische Müdigkeitssyndrom – ein kritischer Diskurs. Fortschritte Der Neurologie · Psychiatrie, 85(02), 79–85. https://doi.org/10.1055/s-0042-121259
hätten, was im wesentlichen Merkmal einer somatoformen Störung sei.
Zur Therapie des CFS wird angeführt, dass ein Cochrane-Review einen guten Effekt von Bewegungstherapie für einen Zeitraum zwischen 12 und 26 Wochen zeigen konnte mit anschließender nachhaltiger Besserung. Zudem wird beschrieben, dass es eine Evidenz für die Wirksamkeit einer medikamentösen antidepressiven Therapie gebe, was ggfs. aber auch an der großen Überschneidung mit depressiven Erkrankung liegen könne. Alternativmedizinische Verfahren würden zwar häufig von Betroffenen in Anspruch genommen, zeigten aber in Studien nur einen sehr kleinen Benefit. Die in einzelnen Studien auf dem Boden der zwischenzeitlich diskutierten autoimmunen Genese durchgeführte Therapie mit CD20-Antikörpern wie Rituximab wird sehr kritisch kommentiert. Die Arbeit schließt mit der Zusammenfassung:
Betrachtet man die vorhandenen Publikationen zu Ätiologie und Pathophysiologie, so lässt sich konstatieren, dass es keine schlüssigen Belege für eine einheitliche infektiologische, immunologische, genetische oder eine anders geartete, spezifische Ursache für die Entstehung eines CFS gibt.
Rollnik, J. (2017). Das chronische Müdigkeitssyndrom – ein kritischer Diskurs. Fortschritte Der Neurologie · Psychiatrie, 85(02), 79–85. https://doi.org/10.1055/s-0042-121259
Und weiter heißt es:
Aus ärztlich-therapeutischer Sicht ist es kontraproduktiv, Patienten, die an einer somatisch nicht erklärbaren Fatigue-Symptomatik leiden, ein pseudowissenschaftliches, externales oder körperliches Erklärungsmodell ihrer Beschwerden anzubieten.
Rollnik, J. (2017). Das chronische Müdigkeitssyndrom – ein kritischer Diskurs. Fortschritte Der Neurologie · Psychiatrie, 85(02), 79–85. https://doi.org/10.1055/s-0042-121259
Der Autor betont mehrfach die Notwendigkeit einer wertschätzenden und den Leidensdruck der Betroffenen respektierenden ärztlichen Grundhaltung, im klassischen (psycho)therapeutischen Sinn, auch wenn man das körperliche Störungsmodell der Patienten nicht nachvollziehen könne. Damit decken sich seine Äußerungen mit der derzeit in Überarbeitung befindlichen, aber weiterhin abrufbaren Leitlinie der DEGAM zum Thema Müdigkeit, in der auch das CFS aufgeführt wird (Link).
Long Covid vs. CFS
Was auffällt ist, dass anders als beim chronischen Erschöpfungssyndrom die ätiologischen Erklärungsmodelle für die Fatigue bei Long Covid ganz überwiegend rein somatisch ausgerichtet sind. Aktuell wird für die Fatigue und die kognitiven Leistungsstörungen, die beim chronischen Erschöpfungssyndrom in erster Linie biopsychosozial erklärt werden, eine autoimmunvermittelte neuronale Dysfunktion angenommen (siehe weiter oben). In den epidemiologischen Studien (siehe Teil 2, Link) wurden hingegen auch immer wieder psychosomatische (Mit)Ursachen in den Raum geworfen, wie bei Sykes et al. In der Preprint-Metaanalyse von López-León wird ein Vergleich zum chronischen Erschöpfungssyndrom gezogen und geschrieben
„It is tempting to speculate that SARS-CoV-2 can be added to the viral agents‘ list causing ME/CFS.“
López-León, S., Wegman-Ostrosky, T., Perelman, C., Sepulveda, R., Rebolledo, P. A., Cuapio, A., & Villapol, S. (2021). More than 50 Long-Term Effects of COVID-19: A Systematic Review and Meta-Analysis. MedRxiv, 1–22. https://doi.org/10.2139/ssrn.3769978
Und wenn man sich die ins Deutsche übersetzten „internationalen Konsensuskriterien“ des chronischen Erschöpfungssyndrom aus der Arbeit von Rollnik anschaut, dann sind sie weitestgehend deckungsgleich mit den Symptomen bei Long Covid, v.a. der verminderten körperlichen Belastbarkeit und der erhöhten Ermüdbarkeit.
| Hauptkriterien | Entkräftung nach Belastung („Post-Exertional Neuroimmune Exhaustion“): schnelle körperliche und/oder geistige Erschöpfbarkeit als Reaktion auf Belastung, Symptomverstärkung nach Belastung (z. B. grippeähnliche Symptome), sofortige oder verzögert auftretende Entkräftung nach Belastung, verlängerte Erholungszeit (≥ 24 h), vermindertes Aktivitätsniveau (verglichen mit prämorbidem Zustand) |
| Nebenkriterien | Jeweils mindestens ein Symptom aus jeder der folgenden Kategorien muss vorliegen: ▪neurologische Störungen: neurokognitiv (Schwierigkeiten in der Informationsverarbeitung oder mit dem Kurzzeitgedächtnis), Schmerz (Kopfschmerz oder andere Lokalisation), Schlafstörungen, andere Beschwerden (z. B. Phono- oder Photophobie, Muskelschwäche, Ataxie) ▪immunologische, gastrointestinale oder urologische Störungen: grippeähnliche Beschwerden, Infektanfälligkeit, Nausea, Reizdarmsyndrom, Dranginkontinenz, Lebensmittelunverträglichkeiten ▪„Beeinträchtigungen der Energieproduktion/des Ionenkanaltransports“: Orthostaseprobleme, Hypotonie, Luftnot, Temperaturregulationsstörungen |
| Ausschlusskriterien | Primäre psychiatrische Erkrankungen, somatoforme Störungen und Drogenmissbrauch sowie alle anderen Erkrankungen, die nach gründlicher Anamnese, körperlicher Untersuchung oder Laborbefunden die Beschwerden erklären können |
Und noch etwas ähnelt sich frappierend: Die Risikofaktoren solch ein Long Covid-Syndrom zu entwickeln. Hier lohnt ein Blick in die Arbeit von Naidu et al., in der stationär behandelte COVID-Patienten untersucht wurden. In dem Paper wird eine klare Evidenz von vermehrten Post-Covid-Symptomen bei Patienten, die schon vor der Infektion an einer Traumafolgestörung oder einen depressiven Störung litten, beschrieben.
Wo man weiterlesen kann
Rollnik, J. (2017). Das chronische Müdigkeitssyndrom – ein kritischer Diskurs. Fortschritte Der Neurologie · Psychiatrie, 85(02), 79–85. https://doi.org/10.1055/s-0042-121259
Naidu, S. B., Shah, A. J., Saigal, A., Smith, C., Brill, S. E., Goldring, J., Hurst, J. R., Jarvis, H., Lipman, M., & Mandal, S. (2021). The high mental health burden of “Long COVID” and its association with on-going physical and respiratory symptoms in all adults discharged from hospital. European Respiratory Journal, 2004364. https://doi.org/10.1183/13993003.04364-2020
critical illness Polyneuropathie und -Myopathie nach COVID-19-Infektion
Bei den Symptomen nach schweren COVID-Verläufen ist es so, das ein größer Teil der Beschwerden gut im Themenkomplex critical illness Polyneuropathie (CIP) und critical illness Myopathie (CIM), bzw. intensiv care unit-acquired weakness (ICUAW) aufgeht. Patienten mit einer CIP/CIM nach intensivpflichtiger COVID-Erkrankung sehen wir in der neurologisch-neurochirurgischen Frührehabilitation recht häufig. CIP/CIM-Patienten gelten generell zumindest inoffiziell als „unkomplizierte“ und relativ dankbare Frühreha-Patienten, da bei den allermeisten in recht überschaubarer Zeit ein guter Reha-Erfolg zu erzielen ist. Und von den CIP/CIM-Patienten gelten COVID-CIP/CIM-Patienten oft noch mehr als „Selbstläufer“, vermutlich da sie nicht so multimorbide vorerkrankt sind, wie die „normalen“ CIP/CIM-Patienten und so der Rehabilitationsverlauf durch weniger Komplikationen erschwert wird. Ich hatte hier ja schon einen eigenen Blogbeitrag zum Thema CIP/CIM veröffentlicht, daher halte ich es hier recht kurz.
Zur Prognose hatte ich ja schon im Journal Club (siehe Teil 2 der Reihe, Link) geschrieben, knapp die Hälfte der COVID-19-Patienten mit einer CIP/CIM (genauer 46%) nach 3 Monaten wieder zur Arbeit zurückkehren, dass das aber dennoch 10% mehr sind, als in Metaanalysen zu Patienten die auf der Intensivstation auf Grund anderer Erkrankungen behandelt wurden.
Wo man weiterlesen kann
Kamdar, B. B., Suri, R., Suchyta, M. R., Digrande, K. F., Sherwood, K. D., Colantuoni, E., Dinglas, V. D., Needham, D. M., & Hopkins, R. O. (2020). Return to work after critical illness: a systematic review and meta-analysis. Thorax, 75(1), 17–27. https://doi.org/10.1136/thoraxjnl-2019-213803).
Abseits von Neuro-COVID
Organschäden?
Spätestens mit einer unglücklich, bzw. ungenau, bzw. reißerisch kommunizierten Pressemeldung der Uniklinik Ulm, die eine Long Covid-Ambulanz betreibt (Link) ist das Thema bleibende Organschäden nach COVID-19-Infektion auch in der breiten Öffentlichkeit angekommen.
https://twitter.com/christoph_rothe/status/1417410192803876868
Was und welche Organschäden gemeint sind, bleibt zunächst in den meisten Artikeln recht diffus, wenn man etwas genauer nachliest, geht es wohl um Myokarditiden und Folgen der Lungengerüstveränderungen bei schwerem COVID-Verlauf, wie man in diesem SWR-Artikel (Link) nachlesen kann:
Bei den rund 20 Prozent der Patienten mit Organschäden beobachten die Ärzte vor allem Herzmuskelentzündungen und die Folgen davon. Dazu gehörten etwa Herzschwäche und Herzrhythmusstörungen, so Buckert. „Bei der Lunge beobachten wir, dass sich das Lungengerüst verändert und so ein schlechterer Gasaustausch möglich ist.“ Atemnot sei die Folge.
Der Artikel, den Karl Lauterbach dazu zitiert,
ist eine Arbeit von Crook et al., die anhand der ACE-Hypothese (siehe oben), noch mal verschiedene Organmanifestationen aufzählt, wobei sie beim ZNS wieder die Hypothese von ZNS-Virusinfiltrationen, Blut-Hirn-Schrankenstörungen und Enzephalitiden v.a. im Hirnstamm annimmt, für die die diesbezüglich spezifischeren Hamburger und Aachener Untersuchungen keinen sicheren Anhalt finden konnten. Wenn man den Artikel aber als Übersichtsarbeit versteht, die auf verschiedenen Gebieten aber nicht so sehr in die Tiefe geht und ggfs. auch schon wieder als überholt geltende Thesen verwendet, kann man ihn dennoch gut lesen.
Wo man weiterlesen kann
Crook, H., Raza, S., Nowell, J., Young, M., & Edison, P. (2021). Long covid—mechanisms, risk factors, and management. BMJ, n1648. https://doi.org/10.1136/bmj.n1648
Gallenwegserkrankungen nach COVID-19
In der ersten Version des Long Covid-Themas hatte ich ja schon die beiden mir bekannten Hamburger Fälle einer sekundär sklerosierenden Cholangitis nach COVID-19-Erkrankung beschrieben, einmal aus unserem Krankenhaus und einmal aus der Asklepios Klinik Altona (mit Veröffentlichung im Hamburger Ärzteblatt, S. 32-33, Link, Link Wikipedia), nach einer schwer verlaufenden COVID-Pneumonie bei einem 19-jährigen Patienten. In unserer Klinik wurde die selbe Diagnose bei einem 51-jährigen Patienten mit ebenfalls schwerst verlaufender COVID-Pneumonie und sekundärer Pilzpneumonie gestellt, den wir nach einer intensivmedizinischen dreimonatigen Beatmungstherapie (11/2020-01/2021) von unserer Intensivstation in die Frührehabilitation übernommen hatten.
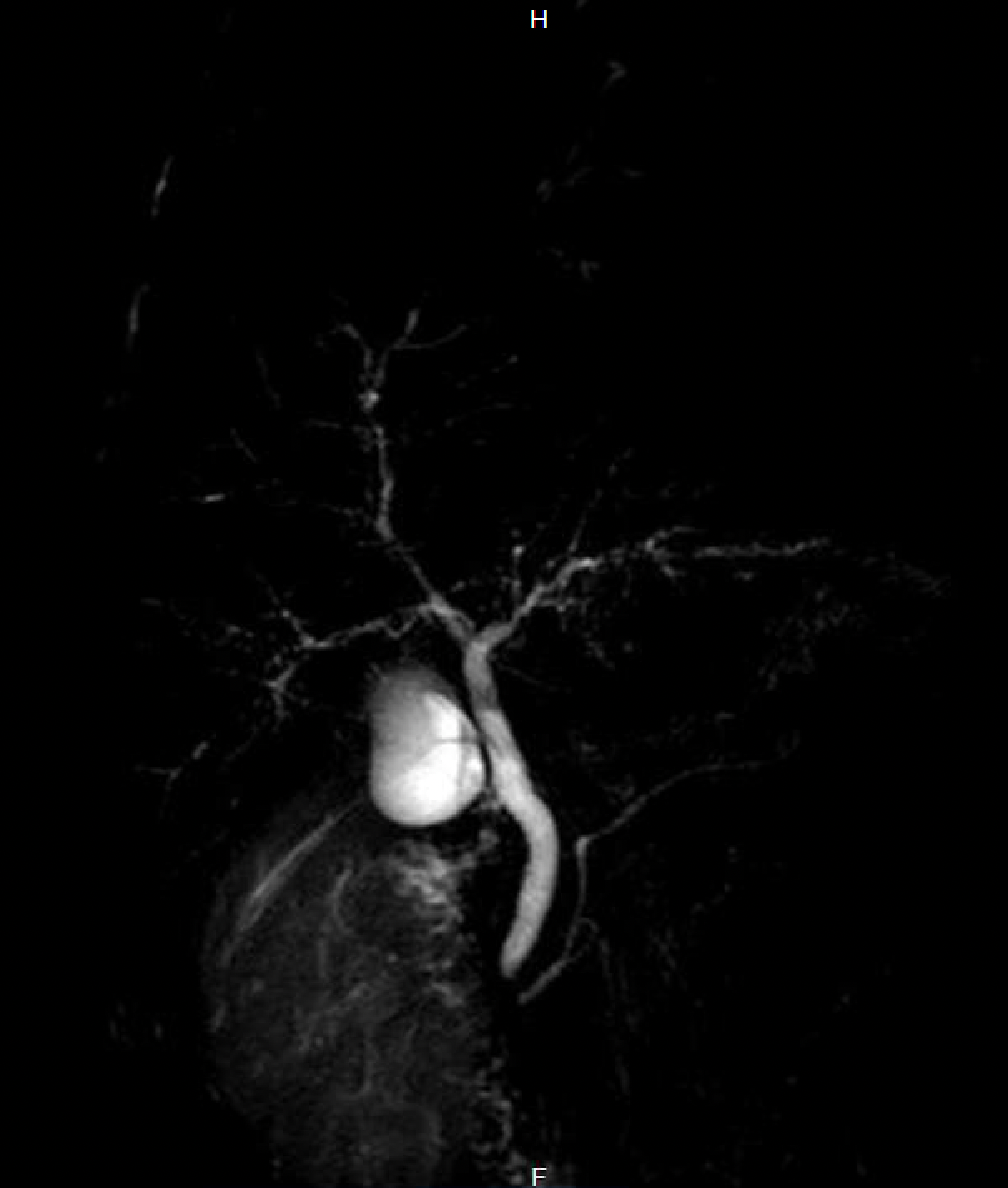
Die sekundär sklerosierende Cholangitis ist sicherlich keine COVID-spezifische Erkrankung, sondern kommt auch nach anderen schwersten intensivmedizinisch zu versorgenden Erkrankungen vor, ist aber auch so selten, dass zwei Fälle in Hamburger Kliniken in kurzer Zeit sicherlich erwähnenswert sind. Und natürlich kann man in jedem Fall argumentieren, dass beide Patienten diese (häufig zur Notwendigkeit einer Lebertransplantation führende) Erkrankung nicht entwickelt hätten, wenn sie keine COVID-Infektion erlitten hätten. Mittlerweile findet man auch Literatur und andere Fallberichtsserien zu dem Thema (z.B. Durazo et al.).
Wo man weiterlesen kann
Durazo, F. A., Nicholas, A. A., Mahaffey, J. J., Sova, S., Evans, J. J., Trivella, J. P., Loy, V., Kim, J., Zimmerman, M. A., & Hong, J. C. (2021). Post–Covid-19 Cholangiopathy—A New Indication for Liver Transplantation: A Case Report. Transplantation Proceedings, 53(4), 1132–1137. https://doi.org/10.1016/j.transproceed.2021.03.007
Literaturangaben (explizit keine Weiterlese-Tips)
Marshall, M. (2020). The lasting misery of coronavirus long-haulers. Nature, 585(7825), 339–341. https://doi.org/10.1038/d41586-020-02598-6
Baig, A. M. (2021). Chronic COVID syndrome: Need for an appropriate medical terminology for long‐COVID and COVID long‐haulers. Journal of Medical Virology, 93(5), 2555–2556. https://doi.org/10.1002/jmv.26624
Jensen, M. P., Le Quesne, J., Officer‐Jones, L., Teodòsio, A., Thaventhiran, J., Ficken, C., Goddard, M., Smith, C., Menon, D., & Allinson, K. S. J. (2021). Neuropathological findings in two patients with fatal COVID‐19. Neuropathology and Applied Neurobiology, 47(1), 17–25. https://doi.org/10.1111/nan.12662
Borsche, M., Reichel, D., Fellbrich, A., Lixenfeld, A. S., Rahmöller, J., Vollstedt, E.-J., Föh, B., Balck, A., Klein, C., Ehlers, M., & Moser, A. (2021). Persistent cognitive impairment associated with cerebrospinal fluid anti-SARS-CoV-2 antibodies six months after mild COVID-19. Neurological Research and Practice, 3(1), 34. https://doi.org/10.1186/s42466-021-00135-y
Kim, J., Abdullayev, N., Neuneier, J., Fink, G. R., & Lehmann, H. C. (2021). Post-COVID-19 encephalomyelitis. Neurological Research and Practice, 3(1), 18. https://doi.org/10.1186/s42466-021-00113-4
Kandetu, T.-B., Dziuban, E. J., Sikuvi, K., Beard, R. S., Nghihepa, R., van Rooyen, G., Shiningavamwe, A., & Katjitae, I. (2020). Persistence of Positive RT-PCR Results for Over 70 Days in Two Travelers with COVID-19. Disaster Medicine and Public Health Preparedness, 1–2. https://doi.org/10.1017/dmp.2020.450
Wang, X., Huang, K., Jiang, H., Hua, L., Yu, W., Ding, D., Wang, K., Li, X., Zou, Z., Jin, M., & Xu, S. (2020). Long-Term Existence of SARS-CoV-2 in COVID-19 Patients: Host Immunity, Viral Virulence, and Transmissibility. Virologica Sinica, 35(6), 793–802. https://doi.org/10.1007/s12250-020-00308-0
Hampshire, A., Trender, W., Chamberlain, S. R., Jolly, A. E., Grant, J. E., Patrick, F., Mazibuko, N., Williams, S. C., Barnby, J. M., Hellyer, P., & Mehta, M. A. (2021). Cognitive deficits in people who have recovered from COVID-19. EClinicalMedicine, 000, 101044. https://doi.org/10.1016/j.eclinm.2021.101044
Hinterlasse einen Kommentar