Autor: C. Schöps
-

Wie das mit festen Gewissheiten so ist Ich hab ja große Freude daran, wenn sich fest etablierte medizinische Gewissheiten auf einmal relativieren. Ein bisschen doof ist es, wenn es die eigene Überzeugung ist, die auf einmal in Frage steht, aber nun gut, das passiert. Paracetamol hatte ich in die Schublade: „Kann man machen, wenn man…
-

Angetriggert von der Diskussion um p-tau217 als neuer Blut-Biomarker der Alzheimer-Krankheit, meinem schlechten Gewissen und den guten Vorsätzen für den Blog dieses Jahr allen Widrigkeiten zum Trotz kommt hier eine kleine Reihe zur Alzheimer-Krankheit. Grundlage für alles weitere ist dieser – gar nicht so schlecht gealterte – Blogbeitrag von 2021: In dem Artikel geht es…
-

Während in den (sozialen) Medien wieder vermehrt negative Berichte über die ePA 3.x, also die ePA für alle zu lesen sind, fand vom 04. bis 05. Juni in Leipzig der erste TI-Summit (Link) statt. Dort wurde sehr intensiv über die verschiedenen Komponenten der Telematik-Infrastruktur diskutiert, darüber wie sich aus diesen Anwendungsfelder (use cases) und Synergieeffekte…
-

Im Zuge meiner Schmerzmedizin-Prüfung hatte ich zu Beginn des Blogs im August 2020 einen Beitrag zum komplexen regionalen Schmerzsyndrom (CRPS) geschrieben (Link). Knapp fünf Jahre sind aber eine lange Zeit, so dass ich den Text angesichts eines Vortrags zum CRPS, welchen ich halten durfte, noch einmal überarbeitet habe. CRPS: Was ist das eigentlich ? Versucht…
-

Das Vorgeplänkel Bei einer intrazerebralen Blutung (ICB) stellt sich die Frage, wie stark der arterielle Blutdruck gesenkt werden sollte. Sollte er unter 180 mmHg systolisch bleiben oder – was oft eine aggressive medikamentöse Intervention erfordert – unter 140 mmHg, um die Größenzunahme der Blutung zu minimieren und ein besseres Outcome zu ermöglichen? Diese Frage wird…
-

Das Vorgeplänkel Andexanet alfa (Ondexxya) wurde 2019 als Antidot zur Behandlung lebensbedrohlicher Blutungen unter den direkten oralen Antikoagulanzien Apixaban (Eliquis) und Rivaroxaban (Xarelto) (beides Faktor Xa-Antagonisten) zugelassen. Während es mit Idarucizumab (Praxbind) schon seit 2015 ein hochwirksames spezifisches Gegenmittel für Dabigatran (Pradaxa) gab, nach dessen Gabe man auch Notfalleingriffe und auch Thrombolysen durchführen kann, klaffte…
-

Die Zahl der Notfallbehandlungen in Notaufnahmen nimmt in Deutschland – wie in anderen Ländern auch – seit Jahren kontinuierlich zu. Nach Angaben der Regierungskommission für eine moderne und bedarfsgerechte Krankenhausversorgung (Link) wurden 2009 noch 24,9 Millionen Notfallbehandlungen durchgeführt, 2019 waren es schon 27,8 Millionen Behandlungen in Notaufnahmen und Notfallpraxen, ein Plus von 12% innerhalb von…
-
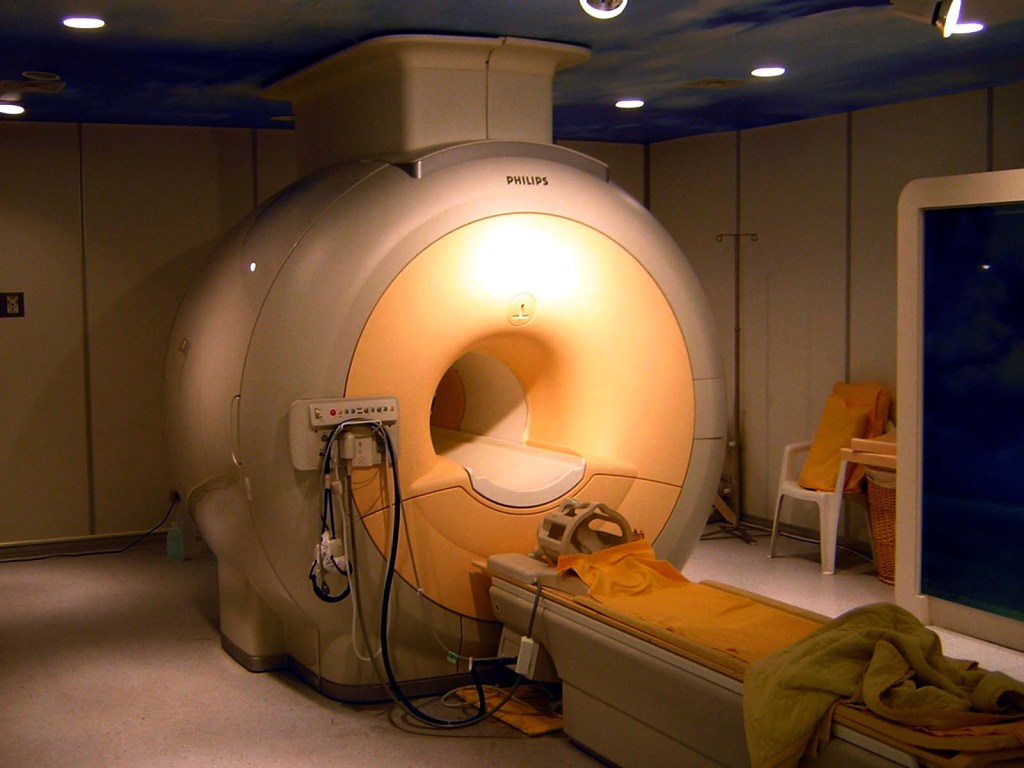
Vorwort Ja, wir sind keine Radiologen. Ja, in der heutigen Zeit, in der es immer mehr um medikolegale Konsequenzen unseres Tuns geht, sollten wir uns nicht überschätzen und selbst radiologische Befunde erheben ohne die formale Qualifikation dafür zu haben. Ja, auch fachärztliche radiologische Befunde sind oft falsch (oder mindestens diskutabel). Ja, ich erwarte von allen…
-

Ein weiterer Klassiker unter den BMJ-Weihnachtspaper ist die Fallschirm-Metaanalyse von Smith et al. aus dem Jahr 2003. Knapp 20 Jahre vor dem Ausbruch der Corona-Pandemie zeigten die Autoren einen fast schon prophetischen Blick für das kommende Paper-Bullshit-Bingo. Oder waren die Probleme wissenschaftlicher Veröffentlichungen im Jahr 2003 und zwischen 2020 und 2023 am Ende doch recht…
-

Ein Klassiker der Weihnachtsausgaben des BMJ ist die australische Teelöffel-Beobachtungsstudie: Referenz: Lim MSC, Hellard ME, Aitken CK. The Case of the Disappearing Teaspoons: A Longitudinal Cohort Study on the Displacement of Teaspoons in an Australian Research Institute. BMJ. 2005;331(7531):1498-1500. Worum geht es? An einem australischen Gesundheits-Forschungs-Institut fanden die Autoren im Januar 2004 in ihrer Teeküche…